ENDOKRINOLOGISCHES DISKUSSIONSFORUM
Bochum, 2. Juli 2015:
Statutengemäß schied ich Ende Juni 2015 nach zwei Amtsperioden als Mediensprecher der Deutschen Gesellschaft für Endokrinologie (DGE) aus dem Vorstand aus, wurde aber in diesen kooptiert mit der Aufgabe, den DGE-Blog auf unserer Homepage weiter zu betreuen, in Absprache mit dem neuen Mediensprecher, Herrn Prof. Matthias Weber aus Mainz. Meinen 1. Beitrag in dieser neuen Funktion will ich in Form einer Internet-Diskussion gestalten („Endokrinologisches Diskussionsforum“) und sehen, ob derartige „konsiliarische“ Meinungsäußerungen bei den DGE-Mitgliedern auf Zustimmung stoßen. Es spricht einiges dafür, anderes dagegen. Zunächst mag es problematisch erscheinen, seine Meinung zu einem konkreten Fall abzugeben, ohne den Patienten persönlich zu kennen oder gar gesprochen und untersucht zu haben (vgl. „Telefonbetreuung“). Andererseits gibt es immer mehr Foren und Portale im Internet (1,2, 3), die zum Teil schon jahrelang von Ärzten eifrig genutzt werden, immer wieder auch von mir . Bitte geben Sie Ihre Meinung bekannt, ob derartige Diskussionsforen, in zwangloser Folge erscheinend zwischen den Blogbeiträgen bisheriger Art, willkommen sind oder nicht. Wenn ja, dann lade ich Sie herzlich ein und bitte Sie, die unten gestellten Fragen aus Ihrer Sicht zu beantworten.
Helmut Schatz
Fallbericht (Befunde von unserem DGE-Mitglied Univ.-Prof. Dr. Harald Dobnig)
74- Jährige, normgewichtige Patientin, seit >20 Jahren multinoduläre Struma bekannt, bisher immer in Euthyreose, zuletzt ohne schilddrüsenspezifische Therapie. Bei langjähriger, behandelter Hypertonie Extrasystolen, in letzter Zeit verstärkt. Im Langzeit-EKG Sinusrhythmus mit zahlreichen supraventrikulären Extrasystolen. Durchschlafstörungen. Sonst keine Beschwerden. Keine Jodexposition. Alt-Anamnese leer.
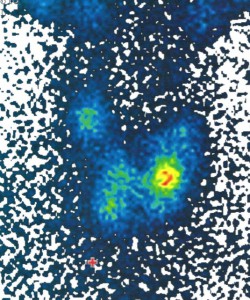
Untersuchung im Juni 2015: Struma, palpatorisch mehrere Knoten. Sonographisch Volumen 39 ml, mehrere Knoten bds. verschiedener Echogenität, zum Teil mit Mikrokalk, links mehrere typische Kolloidknötchen, maximal 13 mm im Durchmesser, Blutfluß Grad I. Szintigramm: Technetium-uptake 1.02 %, Darstellung der gesamten Schilddrüse mit multinodulärer Anreicherung, am ausgeprägtesten im größten Knoten links (siehe Abbildung).
Labor: TSH 0.67 mU/l (Referenzbereich 0.4-4.0). Freies T3 5.6 pmol/l (2-8), fT4 16 pmol/l (9-28) Schilddrüsenantikörper negativ.
Vorwerte: Die peripheren Schilddrüsenhormonwerte lagen seit 2001 immer im Referenzbereich. Basales TSH (speziell diese TSH-Vorwerte wollten die von mir befragten DGE- Schilddrüsenexperten – siehe unten – wissen): 2001: 0.94 mU/l, wegen TSH-Erniedrigung Absetzen einer Schilddrüsenhormontherapie, Werte in einem anderem Labor: November 2011: 0.82, 2012: 0.90, 2013: 0.58, 2014: 0.73, 2015: 0.67.
Fragen:
1. Jetzt (schon) Radiojod-Therapie?
2. Wenn ja, ohne oder mit Thiamazol-Vorbehandlung bis zum Erreichen eines TSH-Wertes von 4-5 mU/l? (Lit. 4,5).
3. „Watchful waiting“?
4. Operation?
5. Weist bei 74 Jahren ein TSH von 0.65 mU/l schon auf eine möglicherweise bestehende latente Hyperthyreose hin? Im Alter gehen die TSH-Werte hinauf
6. Sind supraventrikuläre Extrasystolen bei einer Patientin mit langjähriger Hypertonie ähnlich zu bewerten wie Vorhofflimmern bei Latenter Hyperthyreose?
7. Hält jemand ein Suppressionsszintigramm noch für erforderlich?
Der Referent hat mehrere Schilddrüsenexperten der DGE befragt, deren Antworten unterschiedlich ausfielen. Ihre Meinung?
Wer die Fragen nicht detailliert beantworten möchte, kann sich auch nur zu Frage 1 äußern:
1.) Jetzt (schon) Radiojod-Therapie?
O Ja
O Könnte man eventuell durchführen, auch „prophylaktisch“
O Nein
Vielen Dank!
Literatur
(1) Helmut Schatz: Konsultieren Sie auch Dr. med. Wikipedia?
DGE-Blogbeitrag vom 8. Februar 2014
(2) Ärztenetzwerk coliquio – Die medizinische Online-Communnity.
http://www.coliquio.de
(3) Helmut Schatz: Soll „Dr. Watson“, der Super-Diagnosecomputer von IBM, Kollege werden?
DGE-Blogbeitrag vom 28. März 2014
(4) Albino et al.: Thiamazole as an adjuvant to radioiodine for volume reduction of multinodular goiter.
Expert Opin Invest Drugs. 2008. 12:1781-1786
(5) Kyrilli A et al.: Thiamazole pretreatment lowers the (131)I activity needed to cure hyperthyroidism in patients with nodular goiter.
J Clin Endocrinol Metab. 2015. 100: 2261-2267
Kommentar: Bei einem TSH von 0,67 ist eine funktionell relevante Autonomie ausreichend ausgeschlossen, das Szintigramm war überflüssig, ein Suppressionsszintigramm würde die Patientin cardial gefährden und ist kontraindiziert:
Meiden einer übermäßigen Jodbelastung ( > 150 µg/Tag) und TSH – Kontrollen in 6 – 12 Moantigen Abständen
durch den Hausarzt ausreichend.
Mir fehlt noch eine Information; Hat sich an den Knoten in der Beobachtungszeit sonographisch etwas geändert? Wenn nein würde ich eine Radiojodtherapie empfehlen ohne Vorbehandlung mit Thiamazol. Wenn sich an den Knoten etwas geändert hatte, würde ich die Thyreoidektomie empfehlen. Wenn es keine Vorsonographien gibt würde ich mich auch für die Thyreoidektomie entscheiden. Also ich entscheide mich in jedem Fall für eine Sanierung der Struma und zwar, weil diese Patientin wahrscheinlich auf der Vorstufe eines Vorhofflimmerns steht. Das heißt: sie läuft in der Zukunft Gefahr, von einem Notarzt oder einem Kardiologen mit Amiodaron behandelt zu werden, was eine manifeste Hyperthyreose oder eine Krise auslösen kann. Mittlerweile sind Kontrastmittelexpositionen für CT-Untersuchungen an der Tagesordnung vieler Ärzte. Die Entscheidung fur die Methode der Sanierung ( RJT oder Op) hat für mich mit dem Restrisiko für eine Neoplasie zu tun.
Eine Frage an die Diskutanten habe ich auch: welche Grenzen hat das TSH im höheren Alter?
Keine Therapie
Eine Radiojodtherapie oder auch eine Suppressionsszintigraphie sind nicht notwendig da eine relevante Autonomie im Nativ-Szinti ausgeschlossen ist; Vermeidung einer Jod-Kontamination und Kontrollen von TSH und Sono-Befund in ca 6-monatigen Abständen sind ausreichend. Kardiologische Abklärung vor allem Langzeit-RR und Echokardiographie empfehlenswert.
ad 1: Eine definitive Therapie, vorzugsweise durch die bez, unmittelbarer Beeinträchtigungen durch eine OP (Recurrens/Hypopara, allg. Narkoserisiko, Narbe) nebenwirkungsfreie Radioiodtherapie (RJT) ist indiziert, da bei Iodexposition ausweislich der Szintigraphie und des relativ niederigen TSH bei dieser älteren Patientin eine subklinische oder manifeste Hyperthyreose auftreten würde (sehr wahrscheinlich), zumal schon jetzt kardiale Symptome bestehen (SEV), die durch die SD erklärbar sind.
ad 2: Diese Radioiodtherepie natürlich ohne Thyreostatika-Vorbehandlung, im Gegenteil: wenn kardiologisch vertretbar (interdisziplinäre Diskussion!), sollte das TSH noch etwas weiter durch (massvolle) T4-Gabe gesenkt werden (2-3 Wochen reichen), unter z.B. HÄ-Kontrolle oder bei differenzierter Patientin auch Eigenkontrolle bez. Extrasystolen / Vorhofflimmern.
Vorteil ist dann, dass dann nur die autonomen Knoten/Areale selektiv therapiert werden und die gesunden SD-Anteile geschont werden, was wiederum in der Folge bedeutet, dass posttherapeutisch keine (!) oder nur eine geringe Substitutionspflichtigkeit aufträte.
ad 3: watchful waiting m.E. mit relativem Risiko für das Auftreten einer manifesten Hyperthyreose verbunden, zumal Autonomie sicher vorliegt und eine Aggravierung nur vom Iod abhängt, dass u.U. nicht durch Pat.ausreichend beeinflusst werden kann (Nahrung, Rö-KM, Amiodaron (s. comments) etc).
ad 4: es besteht keine OP-Indikation, da kein Hinweis auf Malignitär und SD relativ klein (s. Hinweise OP-Risiken); ggf. FNP durchführen, wenn malignitätkriterien sonographisch bestehen bzw. bei Wachstum z.B.
ad 5: Das TSH ist v.a. abhängig von der alimentären Iodaufnahme (anamnestisch ja eher unauffällig); ist aber definitionsgemäss (noch) normal! Gibt es frühere Werte?
ad 6: VES können Symtom einer (beginnenden) Hyperthyreose sein; ggf. Herzecho/Kardiologen konsultieren bez. anderer möglicher Ursachen für die VES.
ad 7: Zur Diagnose einer Autonomie ist ein Suppressionsszintigramm in diesem fall nicht mehr erforderlich (wäre es nur bei Knotennachweis im Sono und gleichmässiger homogener Aktivitätsverteilung im Basisszintigramm bei normwertigem TSH; s. Lit. [Scintigraphically „hot“ thyroid nodules mainly go hand in hand with a normal TSH]. Görges R, Nuklearmedizin. 2011).
Wenn Entscheid für eine Radioiodtherapie, wäre eine prätherapeutische Suppressionsszintigraphie sinnvoll zur genaueren Aktivitätsberechnung und Festlegung des Dosiskonzepts (vornehmlich fokale Autonomie oder eher multifokal/disseminierte Anteile , s.a.Antwort zu 2)
zu den ersten Kommentaren:
Das Szintigramm war sicher erforderlich (= Funktionstopogramm mit Diagnose einer (evtl. multi-) fokalen Autonomie; eine funktionell relevante Autonomie kann nur durch eine Suppressionsszinzigraphie diagnostiziert werden oder eben durch ‚Zuwarten‘ und Iodexposition (s.a. obige Kommentare). Eine Iodeinnahme < 150 µg/Tag lässt sich kaum aktiv beeinflussen bei 'gesunder' und abwechslungsreicher und genussvoller (Sushi…) Ernährung.
Die Radioid-Therapie ist sicher nicht akut 'notfallmässig' erforderlich, Ziel sollte es aber sein, de wahrscheinlich rrüstige, erst 74-jährigen Pat. einen vorliegenden Risikofaktor nebenwirkungsarm zu nehmen; bei richtiger Durchführung ist das Hypothyreoserisiko durch eine Radioiodtherapie der Autonomie auch ohne spätere T4Substitution (= lästige tägliche Tabletteneinnahme) sehr gering (anders als bei der OP, nach der in aller Regel eine Substitutionspflicht besteht); ggf. also auch Beobachtung von TSH möglich, und (hoffentlich dann nicht zu spät) rasch tätig werden.
Prozedere dito zu Droste – primum nil nocere. Im Verlauf ggf. bei Progress zunächst Thyreostatika probieren und bei NW-Freiheit ggf. auch länger beibehalten
Ich schließe mich dem Herrn Scheidhauer in allen Punkten voll an. Ad 2 würde ich eine, potentiell nebenwirkunsvolle, Thiamazol-Vorbereitung für Radioiodtherapie fast als Kunstfehler betrachten bei einer ansonsten Euthyreote Patientin, wie auch Herr Scheidhauer würde ich hier die leichte ärztlich supervidierte TSH-suppressive LT4 Therapie über wenigen Wochen befürworten. Für die Durchführung der Radioiodtherapie als elektive Therapie sprechen hier auch noch Daten aus der Literatur die zeigen, dass innerhalb von 10 Jahren 70% der Patienten mit einer derartigen „nicht Stoffwechselrelevante“ Autonomie nach einer stoffwechselrelevanten Autonomie konvertieren, was bei einer bereits kardial nicht mehr ganz gesunde Patientin durchaus zu, potentiell lebensbedrohliche, Komplikationen führen könnte.
S
Die Indikation für definitive Sanierung ist gegeben. In Abhängigkeit vom Sono-Befund sollte entschieden werden, ob OP oder RJT. Bei suspekten Noduli sollte chirurgisches Vorgehen bevorzugt werden.
Ich würde die Patientin RJ-behandeln lassen. Sie hat jetzt schon kardiale Symptome. Alle autonomen Adenome konvertieren früher oder später in die Hyperthyreose, dazu gibt es gute Daten, u.a. Sandrock et al. Acta Endocrinol. 128: 51, 1993.
Es ist absehbar, dass die Patientin aufgrund der anderen Erkrankungen früher oder später Untersuchungen bedarf, die KM erfordern, z.B. eine Koronarangiographie. Spätestens dann werden Probleme auftreten. Daher besser jetzt „minimal-invasiv“ RJ-Therapie.
Nein, Thiamazol würde ich nicht vorbehandeln. Denn wir wollen doch nur das Adenom treffen, nicht das paranoduläre Gewebe.
Keine RJT oder Chirurgie, sondern Vorgehen entsprechend der Kommentare von Hr. Greil und Hr. Droste, TSH Kontrolle alle 6 Monate, Sonographie muss aber nicht so häufig sein!
Das günstigere Mortalitätsrisiko der etwas höheren TSH- Werte der „Alten“ ist ja wohl am ehesten durch geringere kardiale Risiken bei diese Gruppe erklärbar- warum soll man dann bei schon erfaßtem kardialen Risiko dieser Patientin den benefit einer TSH- Erhöhung vorenthalten- entweder durch Thyreostase- z.B. auch probatorisch , um zu sehen, ob sich die SV- Extrasystolie beseitigen läßt,( so viel Zeit wird sein!) dann auch durchaus mittels Radiojodtherapie- insofern am nächsten bei Jockenhövel.Op nein.
Wir Ärzte machen viel zu viel (prophylaktisch, im Sinne Der Patienten!). Keine Op oder RJT. Kontrolle 2x jährlich (laborchemisch) und Sonografie (1x jährlich). Wie Droste, Klein und Bach.
USA= 32 mln Einwohner—> 60 tsd Thyreoidektomien/Jahr; BRD= 80 mln Einwohner und 120 tsd Thyreoidektomien /Jahr
Mein Tipp: „Watchful waiting“, Labor + Klinik alle 6 Mo, ggf häufiger wenn TSH weiter suppriemiert, Sono alle 6-12 Mo
Bei ähnlichen Fällen führe ich bei den Patienten seit Jahren eine probatorische, niedrig dosierte Thyreostase für 6-8 Wochen durch. Bei klinischem Benefit ist für mich die definitive Therapie indiziert. Bei dem beschriebenen Fall würde ich eine RJT bevorzugen und zuvor die Thyreostase beenden.
Bei fehlendem Benefit bin ich für „watchful waiting“. Die Patienten erhalten von mir einen „Jodwarnungspass“ mit Informationen zur Art der latenten Autonomie und Verhaltensregeln bei Jodexzess.
Für mich: „watchdful waiting “ ,alle 6 Monate Kontrolle und Jodkontaminations-Vermeidung
Ich würde eine Thermoablation des autonomen Adenoms durchführen (Referenzen: http://www.dzta.de). Minimal-invasiv, ca. 10 Minuten. Direkt im Anschluss wäre der Knoten zerstört.
Eine RJT zur Strumaverkleinerung wäre ebenfalls indiziert, eine Suppression wäre dann nicht notwendig.
wie Jockenhövel: RJT (vor dem Hintergrund der cardialen Situation und besserem Outcome bei höheren TSH Werten im Alter)
Thiamazol: nein
Im Falle unschlüssiger Patientin: probatorisch Thyreostatikum 2 Monate und Monitoring Klinik/LZE als Entscheidungshilfe
OP: nur bei suspektem Sonografiebefund
Es liegt ein seit ueber 20 Jahren bestehendes multinodulaeres Struma in Euthyreose vor. In den Voruntersuchungen wurde periphere Euthyreose in den letzten 15 Jahren festgestellt. Die Patientin ist 74 Jahre alt, bei langjaehriger Hypertonie entwickeln sich relativ haeufig Rhythmusstoerungen verschiedener Art, welche nicht Schilddruesenbedingt sind. Ich bin fuer „watchfull waiting“ mit relativ engmaschiger Laborkontrolle, so zwischen 3 – 6 Monate.
Sie wurde schon mal mit SD-Hormon behandelt, das wegen der niedrigen TSH-Werte wieder abgesetzt wurde. Eine Frage an die Diskutanten: waere eine Kombination mit Thiamazol bspw 10 mg und Levothyroxin 50 ug zu ueberlegen ?
Das TSH ist seit Jahren stabil, ein normales TSH ist kein Risiko für Vorhofflimmern: Eine definitive Therapie ist nicht indiziert, also keine RJT oder Chirurgie, sondern Vorgehen entsprechend der Kommentare der Kollegen Droste und Greil, TSH Kontrolle alle 6 Monate, Sonographie alle 12 Monate. Szintigraphie wegen des 13 mm Knoten bzgl. Malignität ok, offensichtlich ja nun nicht kühl – Alternativ wäre FNP gewesen. Definitive Therapie würde mit großer Wahrscheinlichkeit anschließend Substitution bedeuten mit sicher mehr Trubel als von der nativen SD zu erwarten ist.
Interessantes Forum, interessante Diskussion. Vielen Dank!
Ja, sehr interessantes Forum! Ich finde die Diskussion auch sehr spannend.
Spannend ist ja, das sich viele wirklich renomierte Schilddrüsen-Spezialisten beteiligen und wir unterschiedliche Meinungen haben.
Operieren würde keiner, und manche RJ therapieren, die Mehrzahl jedoch abwarten würde. Ich hatte RJ vorgeschlagen und frage jetzt die Abwartenden, was ist denn im Notfall, wenn die Patientin eine Coro braucht. Okay, wir können blockieren, aber wissen das dann auch die Notfall-Ärzte und die Kardiologen? Oder der Urologe, der wegen anderer Probleme seine Urographie machen will?
Oder der Neurologe, der sein CT haben will?
KM-Untersuchungen sind bei alten Patienten immer drohend und daher denke ich, sollte ein autonomes Adenom prophylaktisch beseitigt werden.
Ich freue mich über eine Gegenargumentation und bin ja lernfähig.
P.S.: Auch Hypothyreose verursacht Herzrhythmusstörungen, siehe Sawin et al: http://www.nejm.org/doi/full/10.1056/NEJM199411103311901
Also am gesündesten ist Euthyreose!
Sind andere Ursachen für die Rhythmusstörungen, wie etwa Elektrolyt-Störungen oder Roemheld-Syndrom ausgeschlossen worden? Auch bei auffälliger Schilddrüse ist die nicht unbedingt Schuld.
Watchful waiting und Vermeidung einer höhergradigen Jodexposition.
Meine Meinung ist danach, dass die Schilddrüse der Patientin durch Radiojod behandelt werden muss.Radiojodtherapie muss ohne mit Thiamazol-Vorbehandlung behandelt werden, weil die Funktion der Schilddrüse in Euthyreose ist.
2.Der zweite Wahl der Behandlung ist eine Operation.
3.Es gibt keine Indikation für Suppressionsszintigramm, weil es gibt das Risiko wahrend des Suppressionsszintigrammes des gefahrlichen Vorhofflimmerns zu entstehen.
4.“Watchful waiting“ ist in solcher Situation nicht sinvoll.
5.Auf die Frage 5 st sehr schwer eine Antwort zu finden, denn mann kann nicht sagen, ob die solche Werte der THS auf die latente Hyperthyreose hinweist.Im diesem Fall ist es sinnwoll ein Behandlung mit Thiamazol anzufangen, falls die Zahl von supraventrikuläre Extrasystolen reduziert oder beseitigt werden , kann man um die latente Hyperthyreise halten
Lieber Herr Schatz
die wesentliche Frage, ob so ein Diskussionsforum auf Interesse stößt, scheint beantwortet…
Die Vielfalt bei den Antworten ist beachtlich (bis schockierend :)).
Ich gehöre eindeutig zu den „Konservativen“ und sehe bei diesem Fall keinerlei Handlungsbedarf. Das Risiko, dass sich nach 20 Jahren niedrig-normalen TSH-Werten und Struma nodosa, Gravierendes tut, halte ich für sehr begrenzt (selbst die Gabe von Kontrastmittel führt ja keineswegs zwangsläufig zu einer manifesten Hyperthyreose). Und für ein paar supraventrikuläre Extrasysten gibt es bekanntermaßen viele Ursachen…
Also weiter so (abwarten) … und warten dann geduldig auf den nächsten Fall …
Beste Grüße
Martin Fassnacht
Watchful waiting ist hier auch meine Strategie.
Das mit dem „Jodwarnungspass“ von Lorenz finde ich eine gute Idee und sensibilisiert auch die Pat. in Bezug auf ihre Struma.
Schließe mich weitgehend, aber nicht in allen Punkten den Kollegen Scheidhauer und Jockenhövel an. Wichtig ist noch die Frage, ob einer der Knoten an Volumen zugenommen hat. Die Antwort darauf ist der Fallbeschreibung nicht zu entnehmen. Immerhin haben mehrere Knoten Mikrokalzifikationen, was ein Malignitätskriterium ist. Ich nehme an, dass Calcitonin negativ war und eine punktionszytologische Untersuchung durchgeführt wurde.
Ad 1: Eine elektive definitive Therapie ist empfehlenswert, da die Patientin jetzt noch in einer offensichtlich guten körperlichen Verfassung ist, aber bereits Arrhythmien bestehen. Das Risiko, dass sie Kontrastmittel benötigt, wird steigen, daher ist eine Sanierung jetzt sinnvoll. Die Frage ob OP oder Radiojodtherapie wird man von der Bewertung der Mikrokalzifikationen abhängig machen. Bei Wachstumstendenz oder weiteren Malignitätskriterien der TIRADS-Klassifikation würde ich eine OP vorziehen.
Ad 2: Wenn Radiojodtherapie, dann ohne Thiamazol-Vorbehandlung, da die relativ niedrige TSH-Konzentration für eine funktionserhaltende Therapie förderlich (wenn auch vielleicht nicht ganz ausreichend) ist.
Ad 3: Nein, höchstens kurzfristig, s. Frage 1. Man könnte die Dringlichkeit einer definitiven Therapie vom Ergebnis einer Ergometrie oder einer Dobutamin-Stress-Echokardiographie abhängig machen, um das Risiko einer KHK abschätzen zu können. Extrasystolen sind hier keine Kontraindikation.
Ad 4: S. Frage 1.
Ad 5: TSH, FT4 und FT3 sind unauffällig. Man wird sich in dieser Konstellation schwer tun, eine latente Hyperthyreose zu postulieren. Wenn man es genauer wissen möchte, kann man die Sekretionsleistung der Schilddrüse berechnen (SPINA-GT). Diese ist hier mit 6,2 pmol/s ebenso unauffällig wie die totale Dejodierungsleistung (SPINA-GD, 32,36 nmol/s). Das schließt eine Autonomie aus. Auch die Tatsache, dass der Technetium-Uptake weniger als das zweifache des TSH-Spiegels ausmacht, spricht gegen eine Autonomie.
Ad 6: Das ist schwer zu beantworten. Beides ist sowohl mit einem myokardialen Remodelling als auch mit heraufregulierten Betarezeptoren vereinbar, so dass sich eine Echokardiographie empfiehlt, vielleicht in Kombination mit einer Dobutamin-Stimulation (s. Frage 3).
Ad 7: Eine Suppressions-Szintigraphie würde ich wegen fehlender Konsequenz und der Neigung der Patientin zur Arrhythmie vermeiden.
Insgesamt ist das ein interessanter Fall, der ein häufiges, aber nicht einfaches Problem adressiert. Vielen Dank für die Eröffnung dieser spannenden Diskussion!
Lieber Herr Schatz, liebe Kollegen,
die grobe Daumen-Regel, daß der Uptake nicht doppelt so hoch sein soll wie der TSH-Wert, ist nicht verletzt, die Speicheldrüsen sind gut sichtbar in der Szinti … eine Hyperthyreose droht allenfalls durch multiple KM-Gaben (= erstmal nicht absehbar). Bei Frage 5 würde ich ganz leise „ja“ sagen. Dennoch mit ganzem Herzen konservativ. Knotenwachstumsdynamik(en) wären ggf. noch zu etablieren.
MfG, Ihr HSW (p.s. Suppressionsszinti bei Anwendung der obigen Daumenregel häufig entbehrlich.)
Eine milde thyreostatische Therapie wie 2,5mg Thiamazol /Woche, evt.2X/Woche wird der TSH Wert etwas eutyreoter machen und damit die negativen cardialen Rhytmusstörungen vorbeugend vermieden werden. Bei einer Pat. mit 74 Jahre kann man zunächst einfache Therapie empfehlen und dann watch and see was passiert mit der Schilddrüsenfunktion und vor allem wie das Befinden der Pat ist. Auf Jodkarenz muss geachtet werden.
Ich bin in der beneidenswerten Lage eine Patientin behandeln zu dürfen, zu der ich nun, um meinen Therapievorschlag besser abwägen zu können, auf 26 zusätzliche Fachmeinungen (aus 28 Blogbeiträgen) zurückgreifen kann (Stand 19.7.2015). Wann hat man denn in der täglichen Praxis schon so eine Gelegenheit? Im Krankenhaus gab es Fallbesprechungen und dann meist einen Konsens: die Last der Entscheidungsverantwortung konnte oft aufgeteilt werden. Ich danke Ihnen jedenfalls sehr für die vielen persönlich lehrreichen Gedanken zur Kasuistik meiner Patientin.
Kurz zur Erinnerung: das „Feuer“ des Diskussionsforums wird entfacht durch den Bericht einer 74-jährigen Patientin mit einem TSH Wert von 0.67 mU/L bei szintigraphischem Hinweis auf Autonomien sowie vermuteter kardiologischer Symptomatik. Der Ermessensspielraum ist groß, wie auch die Fülle der eingegangenen Statements belegt, weil die Patientin keine klassischen Richtlinien für eine zwingende Therapienotwendigkeit erfüllt. Dennoch: Alter, Komorbiditäten, Prognose der Grunderkrankung der Schilddrüse, mögliche Risiken und aktuelle oder zukünftige gesundheitliche Nachteile sind alles Aspekte, die im Gesamtpaket zu evaluieren sind wenn eine Entscheidung getroffen werden soll.
Ihre Entscheidungen (Stand: 19.7.2015) basierend auf 26 Empfehlungen (z.T. Mehrfachnennungen):
• konservatives Vorgehen (zuwarten, z.t. engmaschige Kontrollen, jodarme Ernährung, Jod-relevante Aufklärung, auch Ausstellung eines „Jodpasses“): 50% und damit die Mehrheit!
• Radiojodtherapie (davon nur 2x mit vorangehender „leichter“ T4 Prämedikation, praktisch ist keiner für eine Suppressionsszintigraphie, zu Thiamazol „Prämedikation“ gibt es 5 ablehnende Statements, viele sind jedoch nicht darauf eingegangen): 42%
• Thiamazoltherapie (war aber nicht explizit unter den ursprünglichen Fragen dabei; großteils „probatorische“ Gabe): 15%
• Operation (aber nur in Form einer 2nd line Therapie oder bei Malignomverdacht): 15%
• Radiofrequenzablation (1 Stellungnahme)
Meine Entscheidung (die Prof. Schatz in Form eines Arztbriefes bekannt ist, der bereits vor Auswahl dieses Falles für das Diskussionsforum vorgelegen hat):
Basierend auf den folgenden Punkten
• szintigraphische Hinweise auf Schilddrüsenautonomie bei vergrößerter Schilddrüse
• TSH Wert im untersten Spektrum der Normalverteilung bei über 70-Jährigen
(Surks M et al. Age and race-based serum TSH reference limits. J Clin Endocrinol Metab 95: 496 –502, 2010)
• zuletzt zunehmende Extrasystolie, die auch subjektiv belastet
habe ich mich im Einklang mit doch 42% der KollegInnen (das lässt mich fast in Ruhe schlafen….) für die Durchführung einer Radiojodtherapie entschieden, die ich auch mit der Patientin ausführlich besprochen habe. Das Schilddrüsenproblem wird nur sehr unwahrscheinlich spontan besser werden und langfristig ist bei dieser Konstellation eine Progression in eine Überfunktion zu erwarten. Eine Jodexposition (die nicht immer leicht vermeidbar ist) könnte die Lage bei vorhandenen Autonomien verschlimmern, engmaschige Kontrollen sind (zumindest halbjährlich) unbedingt notwendig. Zu guter Letzt ist eine positive Beeinflussung der kardialen Symptome eher wahrscheinlich als unwahrscheinlich.
Ich bin also für eine definitive Sanierung des Schilddrüsenproblems mittels RJT. Dazu noch ein Gedanke. Da die Patientin sowohl in der Szintigraphie wie auch Sonographie (hier finden sich einige typische gut vaskularisierte echoarme Kolloidknötchen, die strukturell ident zum autonomen Adenom im linken Schilddrüsenlappen aufgebaut sind) Hinweise für eine multifokale Autonomie zeigt, erscheint es mir notwendig, dass gleich alle Herde ablatiert werden. Ich glaube, dass langfristig auch die Mühsal einer eventuell notwendigen Schilddrüsenhormontherapie kompensiert wird durch die Vorteile einer sicheren Euthyreose bei gleichzeitiger Risikoprävention (wie es auch bei einigen Statements bereits angeklungen ist).
Ich habe mich nach vorhergehender Aufklärung der Patientin in meinem Arztbrief auch für die Durchführung einer RJT mit kurzer Thiamazol-Vorbehandlungszeit ausgesprochen (mit präablativem TSH Zielwert um 4-5 mU/L; drei Tage vor RJT Absetzen der Thiamazolmedikation!). Damit soll die gesamte Schilddrüse gleichförmiger und effektiver behandelt werden (auch kleinere, autonome Herde, die szintigraphisch nicht aufscheinen) bei gleichzeitiger Einsparung der erforderlichen Radiojoddosis. Ich habe ein solches Protokoll bei bislang rund 30 Patienten mit SD Vergrößerung und latenter Hyperthyreose angewendet, und konnte mit 8 bis 15 mCi eine mittlere Volumsreduktion von 50.7% (6 Mon) und 65.1% (12 Mon) erreichen. Nach 6 Monaten waren 95% euthyreot, nach 12 Monaten mussten ca. 30% eine SD Hormontherapie einnehmen.
Mit meinem Therapievorschlag gehe ich derzeit von vorraussichtlich 8 mCi J131 für die notwendige Ablationstherapie aus, sowie von einer Reduktion des Schilddrüsenvolumens auf die Hälfte (damit Normalwerte), verbunden mit dem Ziel nach Möglichkeit keine Schilddrüsenhormonabhängigkeit zu verursachen – doch dies bleibt ein mögliches Restrisiko.
Zum Statement der Radiofrequenzablation: ich habe gleichfalls gute Erfahrungen mit der RFA gemacht und auch bei ausgewählten Patienten mit Autonomie bereits eine solche durchgeführt – das bleiben aber Ausnahmen. Ich kann die Aussage nur bestätigen, dass die RFA einen Stellenwert bei solitären autonomen Adenomen hat. Dazu gibt es auch einiges an positiver Literatur. Da meine Patientin jedoch multifokale Autonomien aufweist, würde ich hier der RJT unbedingt den Vorzug geben.
Von vielen DGE-Mitgliedern wurde ich per mail oder am Telefon auch um meine persönliche Meinung zum Fall von Harald Dobnig gebeten: Ich würde das „watchful waiting“ bevorzugen. Regelmäßige Kontrollen sind sowohl bei diesem Vorgehen als auch nach einer Radiojodtherapie (RJT) erforderlich. Herr Dobnig spricht selbst das „Restrisiko“ einer sich nach RJT einstellenden Hypothyreose an, die man dann zeitlebens substituieren muß (was freilich kein Problem darstellen sollte). Dem steht die Möglichkeit der Entwicklung einer (definitionsgemäß latenten oder manifesten ) Hyperthyreose entgegen. Bei dem recht stabilen Verlauf der Schilddrüsenfunktion der Patientin über viele Jahre meine ich, daß man hier nicht unbedingt „prophylaktisch“ behandeln muß. Eine Jodexposition steht freilich als mögliches Risiko im Raum, dem man aber wohl begegnen kann und die keineswegs zwangsläufig zur Hyperthyreose führen muß. Ich kenne etliche Fälle seit meiner Wiener Zeit in den 1960er Jahren bis zu Patienten in meiner jetzigen Praxis in Bochum, bei denen szintigraphisch kompensierte autonome Adenome in Euthyreose über Jahre und Jahrzehnte ohne Eingreifen stationär geblieben sind und sich später auch morphologisch und szintigraphisch rückgebildet haben. Der Angelsachse kennt einen Grundsatz: „Don´t fix what not ist broken“. Und daß heute zunehmend die Tendenz besteht, aus einer Risikokonstellation eine Erkrankung und aus Symptomen Vorboten schwerer Krankheiten zu machen, habe ich in meinem DGE-Blogbeitrag über „Disease mongering“ vom 7. März 2015 beschrieben (www.blog.endokrinologie.net). Soweit meine persönliche Meinung zum Fall. Freilich kann man die Situation auch anders sehen, wie die offene und erfreulich lebhafte Diskussion gezeigt hat. Das individuelle Vorgehen sollte gemeinsam mit der Patientin im Sinne einer „shared decision“ festgelegt werden.
Zum Abschluss dieser Fallerörterung möchte ich Ihnen allen herzlich für Ihr Interesse und die rege, sehr freimütige Diskussion danken. Zugleich bitte ich Sie, mir ähnliche, diskussionswürdige Grenz- und Problemfälle aus Ihrer Praxis bekanntzugeben, damit wir eine breite Auswahl von Themen für unser ENDOKRINOLOGISCHES DISKUSSIONSFORUM zur Verfügung haben.
Helmut Schatz
Nicht zum Thema, sondern zum Ausspruch „Don’t fix what not is broken“: Er lautet im Original, wohl aus dem Slang der US-Südstaaten kommend „If it ain’t broke, do not fix it“
Ich tendiere immer zu langfristigen Lösungen.
Struma multinodosa mit fokaler Autonomie gehört meiner Meinung nach immer mit Radioiodtherapie behandelt.
90 % entsteht eine Struma durch Jodmangel. Dieser Patient braucht eine gute Jodversorgung. Solange der Pat. die fokale Autonomie hat, muß er Jod vermeiden. Er darf auch kein jodhaltiges Kontrastmittel bekommen. Das bedeutet ohne Behandlung und mit Jodvermeidung wird die Schilddrüse mit hoher Wahrscheinlichkeit noch mehr wachsen und mehr Autonomien entwickeln.
Schilddrüsenhormone ist nicht zu empfehlen, weil die Gefahr einer Hyperthyreose besteht und auch die Progression der Struma damit auch nicht gestoppt werden kann.
Mit einer Thyreostase ist eine definitive Behandlung nicht möglich.
Thyreostasen sind auch eine strumigen. Damit kann die Schilddrüse mehr wachsen und auch wieder mehr Knoten entwickeln.
Alle autonomen Adenome tendieren zu einer Progression. Eine spontane Heilung ist absolut nicht möglich.
Um die Schilddrüse zu verkleinern und dabei die Autonomie auszuschalten ist die Radioiodtherapie die beste Wahl der Behandlung.
Nach der Radioiodtherapie kann man auch mit einer Jodprophylaxe starten, um die Progression der Struma zu verhindern. Danach besteht keine Gefahr mehr einer jodinduzierten Hyperthyreose und der Patient hat seine Ruhe damit.
Ich verstehe die Logik hier nicht eine Pathologie zu behalten, wenn man sie eigentlich ohne Komplikationen und Nebenwirkungen behandeln kann.
Sehr geehrter Herr Prof. Schatz,
Ich schätze die Wahrscheinlichkeit, daß nach einer Radioiodtherapie eine Hypothyreose entsteht als sehr gering bis zu unmöglich. Es sei denn man gibt über 2000 MBq I131 eine ablative Dosis, weil man denkt es handelt sich hierbei um Morbus Basedow. Sicherlich kenne ich auch Pat., die eine kompensierte fokale Autonomie seit Jahren unverändert behalten. Aber ich kenne auch Pat. mit einer Progression.
Die Vorgehensweise diese Patienten nur zu beobachten, sehe ich nur dann gerechtfertigt, wenn man die Kosten der Radioiodtherapie sich sparen möchte.
Sonst ist die Durchführung der Radioiodtherapie eine absolut sichere Methode, um die fokale Autonomie zu beseitigen und dabei die Schilddrüse zu verkleinern. Denn hierbei besteht auch die Gefahr einer Progression der Struma.
Sehr geehrter Herr Prof. Schatz,
Ich würde gerne erfahren, wie es jetzt der o.g. Patientin, nach der RJT, geht. Ein didaktischer Zweck einer Diskussion wäre verfehlt, wenn man das Ergebnis der angewandter Therapie nicht kennt.
Ich möchte gerne den ruhigen Schlaf von Prof. Dobnig ein wenig stören, da in o.g. Fall alle Fehler, die möglich waren, eingetreten sind. Natürlich – m.M.n.
Fehler 1.
TSH-Fixierung
Wie Prof. Dietrich schon oben erwähnt hat, bestand hier keine, nicht mal eine latente, Hyperthyreose.
Die freien Werte in unterem Drittel der Norm, TSH in der Norm, nicht mal supprimmiert. Bestätigung durch SPINA-GT und Szintigraphie.
Daß TSH eher inadäquat bei den freien Werten erscheint, würde ich eher auf verschiedene Medikamente und andere mögliche Erkrankungen zurückführen wollen. Wir kennen die gesamte Situation nicht. Es bestehen sehr wahrscheinlich weitere Hypothyreose-Symptome, die niemand als solche erkennt, da oft dem Alter zugeschrieben werden oder unbekannt.
Eine Struma nodosa, Hypertonie und Herzrhytmusstörungen hätten sich hier sehr wahrscheinlich gar nicht entwicket, hätte man vor 20 Jahren eine antistrumige Levothyroxintherapie eingeleitet. Vorausgesetzt, keine kardiologische oder nefrologische Ursache vorhanden.
Also, eher eine unbehandelte 20- jährige Unterfunktion. Die vor Jahren eingeleitete Levothyroxintherapie ist abgebrochen worden, da der Behandler fälschlicherweise das TSH als den ultimativen Marker gesehen hat, ohne sich um die freien Werte und das Befinden (Struma, Hypertonie und Herzrhytmusstörungen, wahrscheinlich noch weitere) zu kümmern/ zu kennen. Die wahrscheinliche Ursache der jetzigen Situation – eine AI-Thyreoiditis, auch ohne alle drei Antikörper möglich, seronegativ. (Antikörper haben nicht unbegrenzte Lebenzeit). Das Sonobefund bestätigt es. Ob alle drei Antikörper gemessen wurden, wissen wir auch nicht.
Wie Prof. Hörmann immer wieder postuliert, zu Beurteilung der Gesamtsituation, auf die Hormonelle Versorgung bezogen, gehört das komplette klinische Bild. In der Bescheibung des Falles ist davon nicht viel zu sehen. Um eine fundierte Anamnese durchführen zu können, müsste man alle möglichen Symptome einer Hypothyreose erst kennen, um sie gezielt abfragen zu können. Daß Struma, Hypertonie und Herzthytmusstörungen, in Zusammenhang mit den niedrigen freien Werten, lassen an eine dezente langjährige Hypothyreose denken. Von einer Hyperthyreose, auch nicht latent, ist hier weit und breit nichts zu sehen.
Mir scheint, da kein Diskussionsteilnehmer danach gefragt hatte, daß es, wenig bis gar nicht, bekannt ist, daß es zusätzliche objektive Hypothyreose-Indizien gibt. Wie erhöhte Lipidwerte, Renin ( durfte bei so einer langjärigen Hypothyreose fast nicht mehr vorhanden sein), Achillessehnenreflex-Test oder Vitamin B12 (Holo-Tc)-Mangel. Bei erhöhten Lipiden werden oft Statine verabreicht, ohne daran zu denken, daß die Ursache oft an fehlender Schilddrüsenhormonen liegen könnte. Und die korrekte Diagnose untermauert.
Fehler 2.
Das blinde Vertrauen auf die Aussage eines Kollegen, dem, aller Wahrscheinlichkeit nach, ein gravierender Fehler bei der Beurteilung der Szintigraphie unterlaufen ist. Die Menschen dürfen sich irren. Ein Arzt ist auch ein Mensch, also er kann sich auch irren.
Wie Dr. Scheidhauer schon erwähnt hat, ohne Suppressionsszintigraphie ist KEINE! Aussage über Autonomie möglich.
Scheibar ist dem Kollegen bei der Befundverfassung entfallen, daß hier keine Suppression der SD gegeben hat.
Hätte man eine Suppressionsszintigraphie durchgeführt, würde man sich wundern, daß die ganze Schilddrüse (fast) inaktiv ist. Das, was man hier auf dem Bild sieht, ist das restliche noch aktive SD-Gewebe.
Das o.g. Bild (ohne Suppression!) wie auch UP-Take-Wert sprechen eindeutig dafür, daß hier keine Autonomie vorliegen kann.
Also das Ergebnis der Szintigraphie bestätigt zusätzlich (mit den Werten) eine Hypothyreose, da Großteil der SD inaktiv ist.
Die Konsequenzen für die Patientin.
Mit einer RJT hat Prof. Dobnig das restliche noch aktive SD-Gewebe der Patientin eliminiert. Damit durfen jetzt die freien Werte eher unter der Norm liegen und noch stärker ausgeprägte Hypothyreose eintreten. Die „gute Seite“ wäre hier, die Patientin erhält, nach 20 Jahren Nichtbehandlung, Levothyroxintherapie und hat damit, vorausgesetzt, bei der Dosierung wird nicht wieder ausschließlich TSH begutachtet, eine Chance, die Struma (zumindest teilweise), die Hypertonie und die Herzrhytmusstörungen los zu werden. Ich bitte noch daran zu denken, die Hypertoniemedikamente oft reduziert, bis ausgeschlichen, werden können, je weniger Hypothyreose unter der korrekten Levothyroxintherapie herrscht. Das Gleiche gilt für ev. Statine.
MfG
Maja5n
Sehr geehrte Frau Kollegin,
die Patientin hat sich – zusammen mit ihrem Arzt – für kontrolliertes Abwarten ohne jegliche Therapie entschieden („watchful waiting“ ). Es geht ihr jetzt sehr gut, die Herzrhythmusstörungen sind nach Wegfall einer damaligen Stress-Situation völlig verschwunden.
Sehr geehrter Prof. Schatz,
vielen Dank für die Rückmeldung.
MfG
Maja5
Sehr geehrte Fachfrau, gerne würde ich Kontakt mit Ihnen aufnehmen, da ich bei mir einen ähnlichen Fall vermute. Meine emailadresse ist: wogruen@gmx.de Vielen Dank!