Graz, 17. August 2016:
Rosario et al. (1) verfolgten prospektiv über fünf Jahre 241 Frauen mit subklinischer Hypothyreose und nur mild erhöhten TSH-Werten zwischen 4.5 und 10 mU/L. Nur 46 (19%) entwickelten in den fünf Jahren eine manifeste Hypothyreose und erhielten dann Thyroxin, bei 55 (22.8%) normalisierte sich das TSH wieder spontan und 140 (58.1%) verblieben in der subklinischen Hypothyreose mit einem TSH zwischen 4 und 10 mU/L.
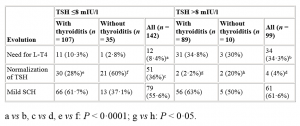
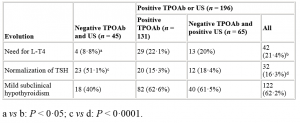
Ein basales TSH >8 mU/L war eine Prädiktor für eine Progression und einen späteren Thyroxinbedarf, während ein TSH </= 8 mU/L, negative TPO-Antikörper und ein normaler Ultraschallbefund eine TSH-Normalisierung vorhersagten. Bei echoarmem Ultraschallbefund war der Verlauf zwischen TPO-positiven und –negativen Patienten nicht unterschiedlich.
Tabelle 1 und 2 zeigen die detaillierten Befunde (aus der Publikation Lit.1)
Table 1. Evolution of women with subclinical hypothyroidism (TSH 4·5–10 mIU/l) according to the presence of thyroiditis (positive antithyroperoxidase antibodies or ultrasonography) and initial TSH
Table 2. Evolution of women with subclinical hypothyroidism (TSH 4·5–10 mIU/l) according to the results of antithyroperoxidase antibodies (TPOAb) and ultrasonography (US)
Kommentar
Bei knapp einem Viertel aller Patienten kam es in der vorliegenden Studie nach 5 Jahren zu einer spontanen TSH-Normalisierung, bei deutlich über der Hälfte zeigte sich keine Progression zu einer Manifestation der Hypothyreose. Dies liegt auf der Linie der Empfehlung der Amerikanischen Schilddrüsengesellschaft (ATA), generell eine suklinische Hypothyreose bei einem TSH-Wert <10 mU/L nicht zu behandeln, sondern beobachtend abzuwarten. Im DGE-Blogbeitrag vom 12. November 2013 wurden die Situationen aufgelistet, bei welchen nach ATA aber im individuellen Fall eine Thyroxingabe angezeigt ist: Bei klinischen Symptomen, positiven Schilddrüsenantikörpern, einer arteriosklerotischen kardiovaskulären Erkrankung oder einer Herzinsuffizienz. Der Referent hat in diesem Blogbeitrag noch das Postulat eines TSH <2.5 mU/L bei Frauen mit unerfülltem Kinderwunsch hinzugefügt (2).
Helmut Schatz
Literatur
(1) Pedro W.S. Rosário et al.: Natural history of subclinical hypothyroidism with TSH Clin Endocrinol 2016. 84(6):878-881
(2) Helmut Schatz: Thyroxin wird zu häufig verordnet.
DGE-Blogbeitrag vom 12. November 2013
Bitte kommentieren Sie diesen Beitrag !
Zum unerfüllten Kinderwunsch gehört noch die Gruppe der schwangeren Frauen. Auch hier wird natürlich ein TSH-Ziel < 2,5 mIU/l angestrebt.
Ich verstehe nicht, warum die ATA die Therapieentscheidung ausschließlich am TSH aufhängt, wenn der TSH-Spiegel in diesem Bereich mit einer heterogenen, nicht vorhersagbaren Prognose assoziiert ist.
Warum sollte man die 25% mit der schlechteren Prognose genauso behandeln wie die 75% mit der guten Prognose? Warum nicht zwischen beiden besser differenzieren?
Einige notwendige Zusatzkriterien wurden jvon Herrn Schatz bereits angeführt.
Wir können und sollten FT3 und FT4 mit einbeziehen. Die Produktionsleistung der Schilddrüse geht zurück, folglich steigt TSH etwas an; damit erhöht sich der feed-forward Effekt des TSH auf die intra- und extrathyreoidale Konversion von T4 zu T3, im Sinne einer Effizienzsteigerung. Dieser „Spar“-Mechanismus greift bereits innerhalb des TSH-Referenzbereichs, nach unseren Ergebnissen ab einem TSH von circa 2,5 mIU/l (1). Ich würde bei einem TSH im Bereich von 2 bis 10 mIU/l zwischen erfolgreicher und missglückter TSH-Kompensation unterscheiden und mein therapeutisches Handeln differenzierter ausrichten.
1. Hoermann R, Midgley JEM, Larisch R, Dietrich JW. Relational stability of thyroid hormones in euthyroid subjects and patients with autoimmune thyroid disease. Eur Thyroid J. 2016 Jul 6;:1–28.
Werden denn nur noch Laborwerte behandelt oder berücksichtigt? Beklagt der Patient Symtome einer Hypothyreose kann ich doch behandeln.
Was möchten Sie denn behandeln?
Sind denn synthetische Schilddrüsenhormone tatsächlich eine Behandlung?
Sehr geehrte Kolleginnen und Kollegen,
Ich würde erstens auf die Definition der subklinischen oder latenten Hypothyreose eingehen. Was wir als latente Hypothyreose bezeichnen (normale fT3, fT4 Werte mit erhöhtem TSH) hat eigentlich nichts mit einer Hypothyreose zu tun.
Was ist eine Hypothyreose? Man kann es als eine verminderte Funktion der Schilddrüse oder nicht ausreichende Schilddrüsenhormone in der Peripherie bezeichnen. Bei erhöhten TSH Werten ist dies beides nicht der Fall wenn die peripheren Werte im Normbereich liegen. Durch höhere TSH Werte kann die Schilddrüse mehr Hormone produzieren und arbeitet fleißiger. Der TSH Wert steigt so lange weiter bis der erwünschte Hormonspiegel hergestellt ist (periphere Euthyreose).
Man kann diese Situation höchstens als eine euthyreote Stoffwechsellage mit vermehrt stimulierter Schilddrüse bezeichnen. Ich benutze auch deswegen in meinen Befunden niemals die Definition der latenten Hypothyreose bei erhöhten TSH Werten, weil es absolut nichts mit einer Unterfunktion zu tun hat.
Was passiert nun wenn man Schilddrüsenhormone in solchen Fällen gibt?
Durch die synthetischen Hormone erhöht sich die Konzentration der peripheren Werte als würde die Schilddrüse mehr Hormone produzieren. Darauf reagiert die Hypophyse und der TSH Wert reduziert sich, wie Jeder das wohl nachvollziehen kann. Weil sich aber der TSH Wert reduziert produziert die eigene Schilddrüse dafür weniger Hormone und wenn man die synthetischen Hormone länger gibt, dann atrophiert sogar das Organ mit der Zeit und wird kleiner.
Die Gabe der Schilddrüsenhormone ist nichts anders als eine TSH Korrektur damit die TSH Werte sich in einem „normalen“ Bereich, der schließlich von Menschen definiert wurde, bewegen. Es hat absolut keine therapeutischen Konsequenzen, denn die fT3, fT4 Werte bleiben dabei unverändert.
Dies konnte auch durch die Studien bis jetzt nicht nachgewiesen werden, daß die Behandlung der „latenten Hypothyreose“ irgendwelche gesundheitlichen Vorteile mit sich bringt. Deswegen müssen die leicht erhöhten TSH Werte, wie in den Leitlinien beschrieben, nicht behandelt werden. Das gehört zu einer evidenz basierten Medizin. Die Behandlung der höheren TSH Werte ist nichts als eine TSH Korrektur oder eine Laborkosmetik.
mit freundlichen Grüßen,
Salk
Oh, oh, warum denn nicht? Meinen Se das ernst oder wollen Sie witzig sein?
Sehr geehrter Herr Kollege Salk, anbei eine grosse Studie, welche eine erhöhte Mortalität bei latenter Hypothyreose ergab. Allerdings erfolgte keine Intervention, die gezeigt hätte, dass durch T4 die erhöhte Mortalität wieder zurückgegangen wäre. Im DGE- Blog vom 2. Mai 2016 wurde auf diese Arbeit eingegangen, auch auf ihre Limitationen.
Alon Grossman et al.: Subclinical thyroid disease and mortality in the elderly: a retrospective cohort study.
Amer. J. Med., April 2016. 129 (4):423-430
Deswegen habe ich ja auch geschrieben
„Dies konnte auch durch die Studien bis jetzt nicht nachgewiesen werden, daß die Behandlung der „latenten Hypothyreose“ irgendwelche gesundheitlichen Vorteile mit sich bringt.“ – Die Behandlung der latenten Hypothyreose.
Man müßte jetzt alle Menschen, die höhere Mortalität gezeigt haben mit LT4 behandeln und schauen ob die Mortalität dadurch reduziert werden kann. Dies wurde aber jedoch nicht getestet. Wie Sie auch wissen, gibt es genug Studien, die auch das Gegenteil baheupten, daß bei „latenten Hypothyreose“ sich die Mortalität nicht signifikant ändert.
Durch diese Studien kann man nicht sicher beweisen, daß unterschiedliche TSH Werte die Mortalität steigeren oder im Gegenteil reduzieren. Es gibt genauso mehrere Studien, die keine Korrelation mit KHK und latenten Hypothyreose herstellen konnten.
Wenn das so eindeutig wäre, dann würden die Leitlinien auch heute anders aussehen.
mfg,
Salk
Ich möchte es nochmal zusammen fassen.
Wenn Sie Schilddrüsenhormone bei einer latent hypothyreoten Stoffwechsellage geben, dann ersetzen Sie damit die biologischen Hormone mit den Synthetischen.Die Schilddrüse arbeitet nicht autonom wie eine Autonomie oder autonomes Adenom, das sie immer die gleiche Menge produziert.
Mit der Substitutionstherapie kann man die peripheren Werte fT3 und fT4 nicht wesentlich verändern, weil die Schilddrüse dafür weniger produziert.
Ich kann mir mit besten Willen oder soweit die Logik reicht nicht vorstellen, daß die synthetischen Schilddrüsenhormone besser sind als die biologisch von der Schilddrüse produzierten Hormone. Dadurch daß T3/T4 Verhältnis durch Gabe von nur T4 mit den Tabletten verändert wird, machen wir unserer Schilddrüse sogar eventuell mehr Schwierigkeiten als daß wir etwas verbessern, weil sie ihre Produktion ständig umstellen muß, um die Schieflage >T4/T3 zu korrigieren.
mfg,
Salk
Sehr geehrter Herr Salk,
ist Ihnen schon aufgefallen, mit welcher Hartnäckigkeit Sie eine der wichtigsten Indikationen für die Behandlung, bzw. für die Hypothyreose-Definition – KLINISCHE SYMPTOME – ignorieren?
Ist ja auch kein Wunder, daß Sie verwirrt sind, wenn Sie sich ausschließlich auf die Werte konzentrieren, ohne das klinische Bild in Ihre Beurteilung miteinzubeziehen. Nur die Werte ablesen zu können, macht Sie noch lange nicht zum Arzt. Das kann jeder, der lesen kann.
Ein Arzt betrachtet die Gesamtheit und ist in der Lage, Zusammenhänge zu erkennen, um sich einen Urteil zu bilden.
MfG
Maja
Sehr geehrte Maja5,
Sie betreiben statt einer wissenschaftlich/fachlichen Diskussion schon wieder Ärzte-Bashing: „…..ist ja auch kein Wunder, dass Sie verwirrt sind…“, „….macht Sie noch lange nicht zum Arzt…“. Diesen Stil wird die DGE auf ihrer homepage nicht weiter akzeptieren. Sollte zukünftig ein derart formulierter Kommentar von Ihnen oder anderen Diskutanten erscheinen, wird er sofort gelöscht werden und die gesamte Diskussion eines Blogbeitrags beendet.
Helmut Schatz
Sehr geehrter Prof. Schatz,
ein wenig Provokation belebt eine Diskussion, aber wenn Sie sie als „Ärzte-Bashing“ auslegen, kann man nichts machen. Sie sind der Moderator.
MfG
Maja
Sehr geehrter Herr Kollege Salk,
viele Ihrer Aussagen sind völlig richtig und entsprechen auch meiner Überzeugung – aber die folgende nicht:
„Wenn Sie Schilddrüsenhormone bei einer latent hypothyreoten Stoffwechsellage geben, dann ersetzen Sie damit die biologischen Hormone mit den Synthetischen. Die Schilddrüse arbeitet nicht autonom wie eine Autonomie oder autonomes Adenom, das sie immer die gleiche Menge produziert. Mit der Substitutionstherapie kann man die peripheren Werte fT3 und fT4 nicht wesentlich verändern, weil die Schilddrüse dafür weniger produziert.“
Das stimmt so einfach nicht. Richtig wäre Ihre Aussage, wenn es sich bei der Hypothyreose um eine Set-Point-Disease wie beim primären Hyperparathyreoidismus oder, um bei der Schilddrüse zu bleiben, beim NTIS (TACITUS-Syndrom), handeln würde. Bei einer beginnenden Hypothyreose ist die Situation anders. Hier ist die Sekretionsleistung der Schilddrüse (GT) reduziert, und der Regelkreis kann das nur teilweise kompensieren.
Hier zeigt sich auch einer der wesentlichen Unterschiede zwischen technischen und biologischen Regelkreisen. Wenn Sie beim Auto den Tempomaten auf 100 Stundenkilometer stellen, dann bleibt Ihr Auto bei 100, auch wenn es leicht oder auch nicht mehr so leicht bergauf geht. In der Biologie ist das etwas anders. Hier resultiert der Gleichgewichtspunkt (Fixpunkt, im biologischen Jargon etwas ungenau oft auch als Set-Point bezeichnet, obwohl ein Set-Point oder Sollwert streng genommen etwas anderes ist) immer aus der Interaktion aus Regler (Tanyzyten, Hypothalamus, Hypophyse) und Regelstrecke (Schilddrüse, Dejodinasen, Verteilung und Elimination). Ich lade Sie ein, sich einmal die Abbildungen 4 und 5 unserer Arbeit aus dem Jahre 2012 [1] anzugucken. Diese nichtlinearen Interaktionen sind auch einer der Gründe, warum der Fixpunkt der Schilddrüsenhomöostase von vielen Faktoren, die man eigentlich außerhalb des Regelkreises verorten würde, abhängt [2, 3, 4].
Aus klinischer Perspektive übersetzt sich das Konzept des Fixpunktes in die Beobachtung, dass die intraindividuelle Variation sowohl des TSH-Spiegels als auch der Konzentrationen der peripheren Schilddrüsenhormone wesentlich geringer ist als die interindividuelle Variabilität [5, 6]. Das bedeutet, dass eine FT4-Konzentration von 18 pmol/l für Person a ideal, für Person b aber viel zu hoch sein kann. Wenn Sie in ein Schuhgeschäft gehen, dann finden Sie eine gewisse Spannweite an Schuhgrößen, die einen Normalbereich für die Bevölkerung abbilden. Dennoch werden einem konkreten Menschen die meisten Schuhe in diesem Geschäft nicht passen. Mit der Physiologie der Schilddrüsenfunktion ist es nicht anders. Es gibt inzwischen ein mathematisches Verfahren zur Rekonstruktion des Set-Points [7, 8, 11], das freilich noch zu wenig evaluiert ist, um es außerhalb von Studien anzuwenden.
Mit Ihrer Warnung „Dadurch daß T3/T4 Verhältnis durch Gabe von nur T4 mit den Tabletten verändert wird, machen wir unserer Schilddrüse sogar eventuell mehr Schwierigkeiten als daß wir etwas verbessern“ haben Sie dagegen sehr recht. Die Schilddrüsenhomöostase kompensiert eine verminderte Sekretionsleistung durch Aktivierung des schilddrüsenvermittelten TSH-T3-Shunts [3, 4, 9, 10, s. auch DGE-Blog vom 10. Mai 2015, http://blog.endokrinologie.net/tsh-t3-shunt-1697/%5D. Durch unbedachten Einsatz einer Levothyroxinsubstitution in einer Situation, in der sie nicht nötig ist, unterbricht man diesen Mechanismus und schadet vielleicht mehr als man nützt.
Zusammenfassend ist auch bei der substitutiven Therapie von Funktionsstörungen weniger manchmal mehr, so dass wir uns auch hier an der aktuellen „Choosing wisely“-Initiative orientieren sollten. Umgekehrt gilt es aber auch, behandlungsbedürftige Hypothyreosen rechtzeitig zu erkennen und zu behandeln. Ein Weg besteht darin, auch in der klinischen Endokrinologie eine prädiktive, präventive, personalisierte und partizipatorische Denkweise (P4 medicine) zu etablieren. Das kann nur gelingen, indem die klinischen Symptome der/des betroffenen Patientin/Patienten ernst genommen (s. den obigen Beitrag von Peter Nitsche) und in ein systembiologischen Verständnis des Gesamtsystems [11] integriert werden.
Literatur
1. Dietrich JW, Landgrafe G, Fotiadou EH. TSH and Thyrotropic Agonists: Key Actors in Thyroid Homeostasis. J Thyroid Res. 2012;2012:351864. doi: 10.1155/2012/351864. Epub 2012 Dec 30. PubMed PMID: 23365787; PubMed Central PMCID: PMC3544290. http://www.ncbi.nlm.nih.gov/pubmed/23365787
2. Midgley JE, Hoermann R, Larisch R, Dietrich JW. Physiological states and functional relation between thyrotropin and free thyroxine in thyroid health and disease: in vivo and in silico data suggest a hierarchical model. J Clin Pathol. 2013 Apr;66(4):335-42. doi: 10.1136/jclinpath-2012-201213. Epub 2013 Feb 19. PubMed PMID: 23423518. http://www.ncbi.nlm.nih.gov/pubmed/23423518
3. Hoermann R, Midgley JE, Giacobino A, Eckl WA, Wahl HG, Dietrich JW, Larisch R. Homeostatic equilibria between free thyroid hormones and pituitary thyrotropin are modulated by various influences including age, body mass index and treatment. Clin Endocrinol (Oxf). 2014 Dec;81(6):907-15. doi: 10.1111/cen.12527. Epub 2014 Jul 7. PubMed PMID: 24953754. http://www.ncbi.nlm.nih.gov/pubmed/24953754
4. Hoermann R, Midgley JE, Larisch R, Dietrich JW. Homeostatic Control of the Thyroid-Pituitary Axis: Perspectives for Diagnosis and Treatment. Front Endocrinol (Lausanne). 2015 Nov 20;6:177. doi: 10.3389/fendo.2015.00177. eCollection 2015. Review. PubMed PMID: 26635726; PubMed Central PMCID: PMC4653296. http://www.ncbi.nlm.nih.gov/pubmed/26635726
5. Andersen S, Pedersen KM, Bruun NH, Laurberg P. Narrow individual variations in serum T(4) and T(3) in normal subjects: a clue to the understanding of subclinical thyroid disease. J Clin Endocrinol Metab. 2002 Mar;87(3):1068-72. PubMed PMID: 11889165. http://www.ncbi.nlm.nih.gov/pubmed/11889165
6. Larisch R, Giacobino A, Eckl W, Wahl HG, Midgley JE, Hoermann R. Reference range for thyrotropin. Post hoc assessment. Nuklearmedizin. 2015;54(3):112-7. doi: 10.3413/Nukmed-0671-14-06. Epub 2015 Jan 8. PubMed PMID: 25567792. http://www.ncbi.nlm.nih.gov/pubmed/25567792
7. Goede SL, Leow MK, Smit JW, Klein HH, Dietrich JW. Hypothalamus-pituitary-thyroid feedback control: implications of mathematical modeling and consequences for thyrotropin (TSH) and free thyroxine (FT4) reference ranges. Bull Math Biol. 2014 Jun;76(6):1270-87. doi: 10.1007/s11538-014-9955-5. Epub 2014 May 1. PubMed PMID: 24789568. http://www.ncbi.nlm.nih.gov/pubmed/24789568
8. Goede SL, Leow MK, Smit JW, Dietrich JW. A novel minimal mathematical model of the hypothalamus-pituitary-thyroid axis validated for individualized clinical applications. Math Biosci. 2014 Mar;249:1-7. doi: 10.1016/j.mbs.2014.01.001. Epub 2014 Jan 28. PubMed PMID: 24480737. http://www.ncbi.nlm.nih.gov/pubmed/24480737
9. Hoermann R, Midgley JE, Larisch R, Dietrich JW. Integration of Peripheral and Glandular Regulation of Triiodothyronine Production by Thyrotropin in Untreated and Thyroxine-Treated Subjects. Horm Metab Res. 2015 Aug;47(9):674-80. doi: 10.1055/s-0034-1398616. Epub 2015 Mar 6. PubMed PMID: 25750078. http://www.ncbi.nlm.nih.gov/pubmed/25750078
10. Dietrich JW, Midgley JE, Larisch R, Hoermann R. Of rats and men: thyroid homeostasis in rodents and human beings. Lancet Diabetes Endocrinol. 2015 Dec;3(12):932-3. doi: 10.1016/S2213-8587(15)00421-0. PubMed PMID: 26590684. http://www.ncbi.nlm.nih.gov/pubmed/26590684
11. Dietrich JW, Landgrafe-Mende G, Wiora E, Chatzitomaris A, Klein HH, Midgley JE, Hoermann R. Calculated Parameters of Thyroid Homeostasis: Emerging Tools for Differential Diagnosis and Clinical Research. Front Endocrinol (Lausanne). 2016 Jun 9;7:57. doi: 10.3389/fendo.2016.00057. eCollection 2016. PubMed PMID: 27375554; PubMed Central PMCID: PMC4899439. http://www.ncbi.nlm.nih.gov/pubmed/27375554
Leider interpretiert die Software, die diesem Formular hinterlegt ist, die Eingaben mitunter um. Die korrekte Adresse des Blogs zum TSH-T3-Shunt ist http://blog.endokrinologie.net/tsh-t3-shunt-1697/ .
Guten Tag,
da hätte ich eine Frage:
1997 war meine SD noch gesund und hat mich folgendermaßen gut versorgt:
TSH 1,73
FT4: 1,4 (0,8-2,0)
FT3: 3,5 (2,0-4,5)
2000 ED-Hashimoto, Befinden sehr, sehr schlecht:
TSH: 5,14
FT4: 1,0 (0,8-1,7)
FT3: 3,0 (2-4,2)
Schilddrüse vergrössert, AntiTPO 914.
Wenn ich richtig verstehe, wäre ich bei Ihnen nicht behandelt worden? An die Werte meiner gesunden Tage
ist meine kranke SD nicht herangekommen. Nur weil sich die freien Werte im Referenzbereich befinden, heißt das nicht, dass, ganz individuell betrachtet, ausreichend Hormone vorhanden sind. Da hat jeder seinen persönlichen Hormonlevel. Ich denke, es ist von unschätzbarem Wert zu sehen, wie eine gesunde Schilddrüse einen einstellt. Wenn sie dann mal krank wird, hat man schon eine gute Orientierungshilfe, zumindest was die unteren Werte betrifft.
Richtig geholfen hat mir nach Jahren erst Prothyrid, ab da ging es bergauf. Ich bin sehr froh, dass ich behandelt wurde.
Ob die Substitution jetzt daran Schuld ist, dass ich nur noch Gesamtvolumen 2,4 ml habe und/oder ob es an der Autoimmunerkrankung liegt, ich weiß es nicht.
Das Befinden sollte doch v.a. ausschlaggebend sein. Ohne Not sich durch das Leben „schleppen“ müssen und Lebensqualität einbüßen, über Jahre, also ich weiß nicht…
Grüße
Hashi-Seniorin
Liebe Hashimoto – Seniorin, freuen Sie sich, dass Ihnen Prothyrid geholfen hat. Ihr Beispiel zeigt schön, dass man personalisiert betreuen soll. Dazu kann auch ein Behandlungsversuch gehören. Leitlinien zeigen nur ein statistisches Durchschnittsergebnis und gelten nicht automatisch für jeden Patienten. Helmut Schatz
Sehr geehrter Prof. Johannes W. Dietrich,
Ich habe mir die Tabellen und Studien angeschaut und kann keinen Widerspruch zu meiner Aussage feststellen.
Bei einer latenten Hypothyreose ist die GT – Sekretionsleistung der SD sicherlich reduziert aber durch die erhöhten TSH Werte, kann jede Schilddrüsenzelle vermehrt Schilddrüsenhormone produzieren, so daß der Verlust der Sekretionsleistung dadurch ausgeglichen werden kann. Die Schilddrüse als Gesamtorgan hat zwar weniger Sekretionsleistung aber die einzelnen Zellen arbeiten dafür mehr.
Letztendlich interessiert uns nur das Resultat, daß die fT3, fT4 Werte bzw. die Konzentration der freien Hormone unverändert bleiben. Wenn man nun Schilddrüsenhormone gibt, werden sich die peripheren Werte fT3, fT4 kaum verändern, weil der ganze Regelkreis mit Regulation der Schilddrüsenfunktion nur einen gewissen level erreichen möchte.
Wenn die Hypophyse z.B. einen fT3/fT4 Wert von x haben will, dann wird sie an der Schilddrüsenfunktion so lange schrauben bis das erreicht ist mit oder ohne Tabletten. Mit Gabe von Schilddrüsenhormonen können sie diesen erwünschten level nicht verändern. Sie können diesen level nur verändern, wenn Sie überdosieren und trotz der vollen Bremse der Schilddrüse mit TSH < 0,1 die peripheren Werte weiter nach oben gehen.
mfg,
Salk
Sehr geehrte Hashi-Seniorin,
Wie Sie hier es selber beschrieben haben, hatten Sie 2000 noch normale periphere Werte. Die Schilddrüse war damals leistungsstärker als jetzt. Wenn man nun niedrigere Dosen von LT4 gibt wie z.B. 12, 5, 25 oder 50 µg dann wird man den TSH Wert leicht reduzieren jeweils nach der Dosierung z.B. 4,5, 4.0 oder mit 50 µg eventuell 3,0. Die fT3, fT4 bleiben aber dabei ungefähr gleich. Sie haben ja selber geschrieben, daß erst die Medikation mit Prothyrid geholfen hat.
Man kann die peripheren Werte nur efffektiv verändern, wenn man überdosiert mit Prothyrid 100. Damit können Sie wirklich was erreichen. Wir haben ja schonmal in einem Diskussionforum besprochen, daß Pat. mit Überdosierung sich sogar besser fühlen können.
Damit wird jedoch eine Überdosierung in Kauf genommen und das resultiert natürlich auf Dauer mit der Atrophie der Schilddrüse. Mit 2,4 ml werden Sie die Tabletten nicht mehr absetzen können. Selbst wenn man diesen Weg geht, würde ich vorher meine Pat. über die Folgen dieser Behandlung informieren, daß sie sich zumindest auch über alternative Therapien Gedanken machen können.
mfg,
Salk
Sehr geehrter Salk,
die ersten Jahre wurde alles mit nur LT probiert (max 100 LT), bis FT3 in den Minusbereich gerutscht ist. Dann wieder reduziert, aber am Ende war die Gesamthormonmenge jedes Mal zu niedrig, beide freien Werte zwar immer (bis auf einmal FT3 zu niedrig) im Referenzbereich aber weit unter dem, was meine gesunde SD hergestellt hat. Auch unter Prothyrid 100 – 1 Tablette täglich befanden sich meine freien Werte immer im Referenzbereich, über Jahre sogar auch zu niedrig für mich. Damals habe ich mich damit nicht beschäftigen können, heute sehe ich die Zusammenhänge zu meinem schlechten Befinden. Wenn ich schreibe, dass erst Prothyrid den Durchbruch gebracht hat, bezieht sich das ganz konkret auf diesen „Dauernebel – das Gefühl, ständig von Watte umgeben zu sein geistig… besser kann ich es nicht erklären“, der/das mich jahrelang umgab, erst durch T3 ging das weg. Mein Professor, zu dem ich mich hilfesuchend gewendet habe dieses Jahr warf ein, denn ich frage mich natürlich immer noch ob es Zusammenhänge/Teilaspekte zur Osteoporose gibt, dass auch jahrelange Unterdosierung zur Osteoporose führen kann. Ihm hatte ich alle meine Werte der ganzen Jahre als Tabelle vorgelegt. Von 2007 – 2009 (2010/2011 keine Werte bestimmt) wurde leider nur TSH gemessen, ein einziges Mal der FT3. TSH war mal 0,1 , mal 11,9 , mal 0,03 etc.
2012 waren die Werte richtig gut und auch mein Befinden (beide freien Werte etwa mittig), dann wurde mir diese Einstellung gesprengt, ich wurde bei einem Gesamtvolumen von 8 ml (vermutlich fast funktionslos), welches sich über Jahre konstant gehalten hat, auf 50 LT und 10 Thybon runterdosiert, um den TSH hervozuholen. Was das gemacht hat mit mir, habe ich in einem anderen Beitrag geschrieben. Jedenfalls haben sich, sobald reduziert wurde in Windeseile die 8 ml verabschiedet – jetzt 2,4 ml (Stand 01/16) oder heute weniger.
Wie definieren Sie die Überdosierung? Wie definieren Sie die Unterdosierung? Woran orientieren Sie sich? Und welche alternativen Behandlungsmethoden hätten Sie mir seinerzeit vorgeschlagen? Geht es Ihren Patienten mit sog. latenter Hypothyreose deutlich besser mit Ihren Alternativen?
Grüße
Hashi-Seniorin
Sehr geehrter Herr Professor Schatz,
vielen Dank :-)
Grüße
Hashi-Seniorin
Sehr geehrter Salk,
Sie schreiben:
“ Bei erhöhten TSH Werten ist dies beides nicht der Fall wenn die peripheren Werte im Normbereich liegen. Durch höhere TSH Werte kann die Schilddrüse mehr Hormone produzieren und arbeitet fleißiger. Der TSH Wert steigt so lange weiter bis der erwünschte Hormonspiegel hergestellt ist (periphere Euthyreose).“
Wenn sich Werte im Referenzbereich befinden heißt das nicht, dass für diese entsprechende Person genügend
Hormone vorhanden sind. Wenn eine gesunde Schilddrüse – ich greife mal irgendetwas heraus ohne Ref-Werte dazu, nur als Beispiel – Sie einstellt mit: FT4 1,4 und FT3 3,5 und es dem Menschen gut geht,
warum sollte dieser Mensch dann mit FT4 1,0 und FT3 3,0 sich gut fühlen und plötzlich mit weniger gut auskommen, kaum dass die SD erkrankt ist? Die gesunde SD macht doch vor und zeigt, wieviel der Körper benötigt bzw. reagiert adäquat auf TSH. Die natürliche Schwankungsbreite der SD-Werte eines Gesunden war, meine ich, sehr niedrig. Mir kommt es manchmal so vor, als glaube man, es funktioniert wie bei den Antibiotika. Die Hauptsache, ich erreiche einen gewissen Plasmaspiegel, dann geht es den Bakterien an den Kragen. Aber bei der SD geht es nicht nur darum, ein Minimum, zur Not den unteresten Wert im Ref-Bereich zu erreichen. Oder habe ich hier einen eklatanten Denkfehler?
Auch setzen Sie voraus, dass funktionales Gewebe vorhanden ist. Ist das immer so? Ich bezweifel dies.
Meine Hashimoto-Erkrankung wurde vermutlich durch eine Q-Fieber Erkrankung in 1997 ausgelöst, begünstigt – wie auch immer. Bei ED Hashimoto in 2000 war meine SD vergrössert. In den Jahren 97 bis 2000 hatte ich ganz oft, teils sehr bedrohliche Tachykardien, für die niemand eine Erklärung fand. Heute bin ich mir sicher, dass das Hashi-Toxikose war, gesundes SD-Gewebe zerstört wurde und überdurchschnittlich viel Hormone schlagartig freigesetzt wurden. Es wird einen Grund gegeben haben, dass meine SD größer wurde in der Zeit. Aber es geht nicht um mich, bin nur ein Beispiel.
Grüße
Hashi-Seniorin
Sehr geehrter Herr Salk,
dass Sie sich die Studien, Abbildungen und Tabellen angeschaut haben und keinen Widerspruch zu Ihrer Ansicht feststellen, kann eigentlich nicht sein. Es kann aber wohl sein, dass Sie die Abbildungen nicht überzeugen, da Sie an ihrem Wahrheitsgehalt zweifeln. Das muss ich akzeptieren.
Vielleicht lassen wir das einfach mal beiseite und diskutieren auf drei anderen Ebenen weiter:
1. Physiologie: Die Sekretionsleistung endokriner Organe ist begrenzt. Wenn die Schilddrüse ihre Funktion komplett eingestellt hat, dann produziert die Hypophyse nicht unendlich viel TSH, sondern die Produktionsrate nähert sich asymptotisch einer Sättigungsrate an. Es gibt eine Maximalproduktion, die sich unter Berücksichtigung von Verteilungs- und Eliminationsprozessen in einen TSH-Spiegel von etwa 150 mIU/l übersetzt. Auch umgekehrt wird selbst bei noch viel höheren TSH-Konzentrationen, die man durchaus nach Injektion von entsprechenden Mengen von z. B. rhTSH erreichen kann, die Schilddrüse nicht unendlich viel Thyroxin freisetzen können, sondern sich auch hier an eine Maximalsekretion annähern. Man sieht das auch schön an Patienten mit TSH-produzierenden Hypophysenadenomen, die stark erhöhte TSH-Spiegel, aber nur mäßig erhöhte FT4-Konzentrationen haben. Das bedeutet, dass die Kennlinien der beteiligten Organe im Sinne einer Michaelis-Menten-Kinetik nichtlinear sind und dass daher Funktionsstörungen der Schilddrüse letztlich nur teilweise kompensiert werden (da mit sinkender Sekretionsleistung der Schilddrüse die Steigung der Hypophysen-Kennlinie absinkt). Auch in der Technik sind Regelkreisglieder in den Extrembereichen nichtlinear (das folgt aus den Energie- und Materieerhaltungssätzen), aber Regelungstechniker versuchen, die Systeme zumindest im Arbeitsbereich linear zu halten. Das verbessert nicht nur die Regelgüte sondern macht die Systeme auch einfacher berechenbar, da man sich bei der Planung der verhältnismäßig einfachen linearen Systemtheorie bedienen kann. Die Natur braucht das natürlich nicht, so dass biologische Regelkreise nicht auf ganz einfache Berechenbarkeit optimiert sind.
2. In-silico-Untersuchungen: Die obigen Überlegungen sind vielleicht etwas theoretisch. Sie können den Regelkreis aber auch am Computer „fahren“. Benutzen Sie hierzu einfach ein Simulationsprogramm der Schilddrüsenhomöostase, z. B. SimThyr 3 [1] oder THYROSIM [2]. SimThyr können Sie für verschiedene verbreitete Betriebssysteme kostenlos von der angegebenen Adresse herunterladen, THYROSIM ist ein Online-Dienst (es gibt auch eine etwas bessere Offline-Version, die Sie auf Anfrage von Joseph DiStefano vom UCLA Biocybernetics Laboratory bekommen können). Beide Programme sind Ergebnis jahrzehntelanger Arbeit und beide bemühen sich, auf gut gesicherten physiologischen Erkenntnissen aufzubauen.
Fangen wir mit SimThyr 3 an: Lassen Sie alle Einstellungen wie sie sind und starten Sie einen Simulationslauf über 30 Tage simulierter Zeit. Sie werden sehen, dass sich TSH und FT4 auf normale Konzentrationen einpendeln. Setzen Sie dann (Menü „Simulation“ > „Change Parameters…“) die Sekretionsleistung der Schilddrüse (GT) auf 1,3 pmol/s (etwas unterhalb der unteren Grenze des Referenzintervalls für SPINA-GT) und lassen Sie die Simulation noch mal über 30 Tage laufen. Das Resultat ist, dass TSH zumindest morgens und vormittags über der Obergrenze des Referenzintervalls zu liegen kommt und dass FT4 – innerhalb seines Referenzbereichs – abfällt.
Machen Sie nun das gleiche mit THYROSIM: Lassen Sie das System für 30 Tage laufen (in der Version für Android gehen nur 7 Tage) und beobachten Sie TSH und TT4. Abgesehen davon, dass hier nur TT4 und TT3 simuliert werden, werden Sie im Prinzip das gleiche finden, nämlich „euthyreote“ Werte. Setzen Sie in THYROSIM nun „T4 Secretion“ auf 50% herab und lassen Sie die Simulation wieder über 30 Tage laufen. Das Ergebnis wird wieder ähnlich wie bei SimThyr sein: TSH steigt tageszeitenabhängig über die Obergrenze des Referenzbereichs an, TT4 bleibt im Referenzintervall, sinkt aber gegenüber der „Euthyreose“ ab.
SimThyr und THYROSIM haben (mit Ausnahme von einigen gemeinsamen Vorläufern in den 1950er- und 60er-Jahren) unterschiedliche Wurzeln, und sie wurden von unterschiedlichen Arbeitsgruppen in verschiedenen Kontinenten entwickelt. Dennoch sind die Ergebnisse fast die gleichen.
3. In-vivo-Untersuchungen: Jede Theorie muss sich natürlich an der Empirie messen. Die Mehrzahl der klinischen Studien zur latenten Hypothyreose (zumindest diejenigen, deren statistische Power gewisse Mindestanforderungen erfüllt) zeigen, dass FT4 bei der latenten Hypothyreose zwar im Referenzintervall bleibt, aber signifikant niedriger als bei Euthyreose ist. Aus der großen Anzahl an Studien sei nur eine Auswahl genannt [3–5], anhand derer Sie sich leicht überzeugen können.
Selbst wenn man die Patientinnen und Patienten innerhalb der Gruppe der latenten Hypothyreose in TSH-Zonen einteilt, dann lassen sich mit steigenden TSH-Spiegeln sinkende FT4-Konzentrationen beobachten [6].
Sie können sich auch das obige sehr interessante Beispiel der @HASHI-SENIORIN ansehen. Auch hier ist die FT4-Konzentration (offensichtlich in ng/dl gemessen) nach Entwicklung einer latenten Hypothyreose abgesunken.
Letztlich ist unsere Diskussion sehr wichtig, und sie ist viel mehr als ein gelehrter Diskurs: Wenn ein erhöhter TSH-Spiegel wirklich eine verminderte Sekretionsleistung der Schilddrüse voll kompensieren könnte, dann wäre eine latente Hypothyreose allenfalls eine Risikokonstellation für die Entwicklung einer manifesten Hypothyreose, mehr nicht. Wenn wir hier aber bereits eine Reduktion der FT4-Konzentration beobachten (obgleich innerhalb des breiten Referenzintervalls), dann ist die Situation anders. Dann ist zu erwarten, dass ein Teil der betroffenen Patientinnen und Patienten eine reduzierte Lebensqualität und vielleicht andere gesundheitliche Probleme aufweisen – zumindest wird das für diejenigen gelten, die einen Setpoint haben, der über dem Median der FT4-Verteilung bei latenter Hypothyreose liegt.
Literatur und Software
1. SimThyr, RRID:SCR_014351. http://simthyr.sf.net
2. THYROSIM, http://biocyb0.cs.ucla.edu/wp/?page_id=671
3. Biondi B, Fazio S, Palmieri EA, Carella C, Panza N, Cittadini A, Bonè F, Lombardi G, Saccà L. Left ventricular diastolic dysfunction in patients with subclinical hypothyroidism. J Clin Endocrinol Metab. 1999 Jun;84(6):2064-7. PMID 10372711. http://www.ncbi.nlm.nih.gov/pubmed/10372711
4. Jorde R, Waterloo K, Storhaug H, Nyrnes A, Sundsfjord J, Jenssen TG. Neuropsychological function and symptoms in subjects with subclinical hypothyroidism and the effect of thyroxine treatment. J Clin Endocrinol Metab. 2006 Jan;91(1):145-53. Epub 2005 Nov 1. PMID 16263815. http://www.ncbi.nlm.nih.gov/pubmed/16263815
5. Hoermann R, Midgley JE, Larisch R, Dietrich JW. Is pituitary TSH an adequate measure of thyroid hormone-controlled homoeostasis during thyroxine treatment? Eur J Endocrinol. 2013 Jan 17;168(2):271-80. doi: 10.1530/EJE-12-0819. Print 2013 Feb. PMID 23184912. http://www.ncbi.nlm.nih.gov/pubmed/23184912
6. Huber G, Staub JJ, Meier C, Mitrache C, Guglielmetti M, Huber P, Braverman LE. Prospective study of the spontaneous course of subclinical hypothyroidism: prognostic value of thyrotropin, thyroid reserve, and thyroid antibodies. J Clin Endocrinol Metab. 2002 Jul;87(7):3221-6. PMID 12107228. http://www.ncbi.nlm.nih.gov/pubmed/12107228
Sehr geehrter Prof. Johannes W. Dietrich,
Ich kenne diese Simulationsprogramme nicht und würde mir sie gerne anschauen, wenn ich mehr Zeit dafür habe.
Die Studien, die Sie aufgezählt haben mit reduziertem fT4 bei erhöhten TSH Werten kann ich auch aus der Praxis bestätigen. Daß die Hypophyse nicht unendlich viel TSH produzieren kann bei manifester Hypothyreose ist auch für mich nachvollziehbar.
Aber diese These „Dann ist zu erwarten, dass ein Teil der betroffenen Patientinnen und Patienten eine reduzierte Lebensqualität und vielleicht andere gesundheitliche Probleme aufweisen“ kann ich jetzt nicht verstehen.
Sie gehen davon aus, daß niedrigere fT4 Werte die Lebensqualität reduziert.
Warum sollten niedrigere fT4 Werte ein Nachteil sein?
Wir haben auch bei Kindern deren Schilddrüse wachsen schonmal niedrigere fT4 aber dafür im Durchschnitt höhere fT3 Werte. Meine Erklärung dafür ist, daß wenn die Produktion knapp wird, die Schilddrüse das viel aktivere Hormon T3 produziert und schnell freigibt. Die Produktion fokusiert sich auf T3 und das dürfte damit reichen ausreichende Versorgung zu gewährleisten auch wenn die fT4 Werte niedriger liegen. Wenn die Reserven nicht voll sind, heißt es für mich nicht, daß das System versagt.
Soviel ich bis jetzt mitbekommen konnte, scheinen diese Simulationen den Hormonverbrauch nicht mit zu berücksichtigen.
Man sollte auch den Verbrauch in Betracht ziehen. Der Verbrauch bei Kindern ist nicht gleich wie bei Erwachsenen oder Senioren. Insbesondere bei bettliegenden Patienten oder Immobiliät kann der Hormonverbrauch sich deutlich reduzieren. Wenn man die Blutgefäße auch als Reservoir sieht, dann müssen die peripheren Werte bei niedrigem Verbrauch auch nicht unbedingt in hoher Konzentration liegen. Das bedeutet die niedrigeren fT3, fT4 sind bei einem niedrigeren Verbrauch völlig ausreichend. Auch die peripheren Normwerte können sich nicht nur individuell sondern auch je nach Zeit, Aktivität und Alter verändern. Dann sind diese niedrigeren fT3, fT4 Werte von der Hypophyse auch erwünschten Werte, die auch völlig ausreichend sind und keine Fehlfunktion der Schilddrüse bedeuten.
Deswegen kann ich nicht nachvollziehen, warum Sie einen niedrigeren fT4 Wert als pathologisch einstufen müssen. Das kann völlig normal und erwünscht sein.
Es ist gleichgültig ob die/der Pat. sich in einer Euthyreose oder subklinischen Hypothyreose befindet, wenn man Schilddrüsenhormone gibt, wird die Funktion der Schilddrüse immer reduziert, weil die Schilddrüse durch die Gabe der synthetischen Hormone nicht mehr so viel produzieren muß.
Bei dem Fall Hashi-Seniorin wenn man sich nach den europäischen Leitlinien richtet, hätte man wegen den Beschwerden, die nicht unbedingt spezifisch sind für eine Hypothyreose, eine Substitution empfehlen können, um den TSH Wert in den Normbereich zu bekommen. Es hätte z.B. LT4 50 µg/die denke ich dafür gereicht. Damit kann man jedoch die peripheren Werte fT3, fT4 nicht wesentlich verändern, weil die Schilddrüse mit niedrigerem TSH dafür auch weniger produziert. Deswegen erwarte ich auch nicht große Veränderungen des Allgemeinbefindens. Die Leitlinie sagt, daß man in 3 Monaten die Werte kontrolliert und schaut ob die Symptome sich dadurch bessern. Wenn sie sich nicht bessern, dann sollte man die Substitution wieder absetzen und die TSH Werte weiter beobachten.
Die Gabe eines Kombipräparates hat wahrscheinlich die TSH Werte dauerhaft reduziert, daß die Schilddrüse sich dadurch mit der Zeit verkleinert hat. Es gibt durchaus Ärzte, die gerne höher dosieren. Ich habe aber auch nicht so selten mitbekommen müssen, daß diese Pat. bei der Notaufnahme wegen Herzrhythmusstörungen, Schlaflosigkeit (die ganze Nacht kein Auge zugemacht), Schwitzen und Zittern behandelt werden mußten. DIe Schilddrüsenmedikation wurde dann meistens von Internisten oder Kardiologen sofort wieder abgesetzt.
Mein Wunsch wäre, daß solche Vorgehensmethoden in DGE oder anderen Foren zumindest keine breite Zustimmung findet.
mfg
Hallo Herr Salk,
Sie schreiben „Bei dem Fall Hashi-Seniorin wenn man sich nach den europäischen Leitlinien richtet, hätte man wegen den Beschwerden, die nicht unbedingt spezifisch sind für eine Hypothyreose, eine Substitution empfehlen können, um den TSH Wert in den Normbereich zu bekommen.“.
Über meine damaligen Beschwerden wissen Sie doch gar nichts. Ich gab lediglich
zu bedenken, dass T3 (Anteil im Prothyrid), also die Umstellung von nur LT auf Kombitherapie mich aus dem „Nebel“ geholt hat.
Ich hatte viele Symptome, permanente Müdigkeit, Antriebsarmut, Leistungseinbrüche, depressive Verstimmungen, Konzentrationsschwierigkeiten, starke, phasenweise sehr starke, Kloßgefühle im Hals, häufiges Räuspern, die Tachykardien (Hashitoxikose – am schlimmsten in der Zeit vor Entdeckung der Erkrankung 1997 – 2000), die mit den Jahren immer weniger wurden, je mehr die Entzündung wohl zurückging. Erst Prothyrid hat den Durchbruch gebracht und mir ging es in vieler Hinsicht deutlich besser und besonder eindrücklich habe ich in Erinnerung, dass sich dieser „Nebel“ gelichtet hat. Das ist jetzt alles so lange her, dass ich mich nicht an alle Symptome erinnere. Ich hatte seinerzeit auch einen Knoten. Man wollte auch Strumawachstum und vermehrte Knotenbildung vermeiden, mit ein Grund für die Therapie und natürlich wegen meiner Symtome. Der Knoten ist nach ein paar Jahren von selbst verschwunden.
Mein damaliger Hausarzt wird einen Grund gehabt haben, auf die Schilddrüse zu tippen, dass da was nicht stimmt. Ich hatte ein anstrengendes Studium, eine Prüfung jagte die andere und ich musste leistungfähig sein, was ich definitiv irgendwann nicht mehr in ausreichendem Maße war.
Grüße
Hashi-Seniorin
Sehr geehrter Salk,
noch ein Nachtrag zu Ihrem Kommentar:
„Die Gabe eines Kombipräparates hat wahrscheinlich die TSH Werte dauerhaft reduziert, daß die Schilddrüse sich dadurch mit der Zeit verkleinert hat.“
Ich habe mir ja für „meinen“ hochgeschätzten Professor viel Mühe gemacht und
eine Tabelle erstellt (die Originalbefunde hatte ich natürlich dabei, so war alles überprüfbar).
2000 ED Hashimoto:
2000: SD Gesamtvolumen 23 ml : Therapie: 100 LT – TSH 5,14
2002: SD Gesamtvolumen 18,2 ml: Therapie: 100 LT – Anti TPO 914 – TSH 1,2
05/2004 : SD Gesamtvolumen 11 ml: Therapie: 100 LT – Anti TPO neg. – TSH 0,4
07/2004: SD Gesamtvolumen 6,7 ml: Therapie: 75 LT – Anti TPO 263 – TSH 1,54
08/2004: keine Volumenmessung – Versuch mit Novothyral – Anti TPO nicht
gemessen – TSH 5,14
02/2005: SD Gesamtvolumen 8,8 ml – Beginn mit Prothyrid – Anti TPO 211
– TSH 0,082
11/2005 bis 05/2012 halten sich die 8 ml konstant.
(TSH 0 / 0,1 /11,9 / 0,11 / 0,01 / 0,03 / 0,05)
Dann wollte man den TSH hervorholen, reduziert Prothyrid etc..
01/2013: Gesamtvolumen: kleiner 4 ml
heute: 2,4 ml oder weniger – in letzer Zeit keine Antikörper mehr nachweisbar
Unter Prothyrid 100 hat sich mein Volumen von 8 ml über Jahre konstant gehalten.
Grüße
Hashi-Seniorin
Ich meine natürlich „das TSH“, im Geiste denke ich an „den TSH-Wert“ , daher habe ich
leider geschrieben: „den TSH“. Ich hoffe, man sieht es mir nach. Danke. Gruß
Hashi-Seniorin
Sehr geehrte Frau Hashi-Seniorin,
Ich möchte nicht unhöflich erscheinen die Fragen ohne Antwort zu belassen als würde ich Ihre Fragen ignorieren, aber man kann über den Befund keine vernünftige Aussage treffen ohne die Ultraschalluntersuchung selber durchgeführt zu haben und ohne zu wissen wie z.B. die Laborwerte kontrolliert wurden mit oder ohne Tabletten. Wie sich das Gewicht während dieser Zeit verändert hat usw.
Es ist auch ungewöhnlich, daß die Anti-TPO AK zwischendurch mal negativ waren. Als SIe niedriger dosiert die SD Hormone eingenommen haben, hat sich Ihre Schilddrüse von 2004 – 2005 wieder vergrößert. Das ist auch ungewöhnlich für eine Hashimoto Thyreoiditis. Sie hatten mit Prothyrid supprimierte TSH Werte und damit kann sich die Schilddrüse schon verkleinern.
Ich weiß natürlich auch nicht ob die Volumenmessung immer von einem Arzt durchgeführt wurde. Jeder Arzt kann auch die Schilddrüse unterschiedlich messen.
Es gibt schließlich 5 Gründe für eine Verkleinerung der Schilddrüse.
1. HashimotoThyreoiditis
2. Schilddrüsenhormone, die den TSH Wert unterdrücken.
3. Subakute Thyreoiditis
4. Radioiodtherapie
5. Operation
Nr. 2 kann man hiernach nicht sicher ausschließen.
Mehr kann ich dazu leider nicht schreiben ohne die Schilddrüse selber untersucht zu haben. Der beste Ansprechpartner ist der Arzt, der Sie betreut.
mit freundlichen Grüßen,
Salk
Bei Hashimoto-Thyreoiditis vergrößert sich die Schilddrüse.
Bei Ord-Thyreoiditis verringert sicht das Volumen, oft bis zur kompletten Auflösung des Organs.
Sehr geehrter Herr Salk,
vielen Dank. Persönlich hatte ich an dieser Stelle keine Frage. Ich wollte sagen,
dass sich unter Prothyrid 100 1 Tablette täglich mein Volumen bei teils supprimiertem TSH
konstant bei 8 ml gehalten hat. Seit 2005 gleiche Nuklearmedizinische Praxis, vorher wechselnde Messung durch Endokrinologe oder Nuklearmediziner. Wenn die Dosierung reduziert wurde, ging das Gewicht hoch.
Herrn Professor Schatz habe ich meine schöne Tabelle als JPG geschickt. Dort ist auch vermerkt, ob mit oder ohne Tablette die Blutwerte erhoben wurden. Hatte seinerzeit Zweitmeinung eingeholt, an der Diagnose Hashimoto bestanden wohl keine Zweifel bzw. wurde es mit den Jahren immer deutlicher.
Sehr interessiert bin ich an der Frage, welche Alternativen Sie Ihren Patienten anbieten anstelle Substitution bei latenter Hypothyreose und wie es Ihren Patienten damit geht, gibt es deutliche Besserung?
Schon jetzt sage ich vielen Dank und werde mich hier in diesem Blog zurücknehmen, primär lesend teilnehmen, ab und zu vielleicht eine Frage stellen.
Grüße
Hashi-Seniorin
Hallo,
hier muss ich mich korrigieren. Nach Sichtung meiner Unterlagen: ab und zu waren meine Werte auch etwas höher, als das, was meine gesunde SD seinerzeit produziert hat.
Vielen Dank für diese ausführliche Erklärung.
Auch wenn dieser Beitrag etwas älter ist, möchte ich mich trotzdem dazu äußern. Wenn nicht die Fortpflanzungsfähigkeit, was definiert denn dann das gesunde Ideal?
Ist ein Mensch der nicht fortpflanzungsfähig ist gesund? Etwas ketzerisch gefragt; wieso soll ein Mensch mit Kinderwunsch ein anderes Recht auf Gesundheit haben als ein Mensch ohne Kinderwunsch?
Danke für den Artikel! Bei mir wurden im Rahmen einer Schilddrüsenuntersuchung Unregelmäßigkeiten festgestellt. Daher ist es gut zu wissen, dass man nicht direkt mit einer Behandlung beginnen sollte. Ich werde dies bei meinem nächsten Termin mal ansprechen.